El Melanoma es el tumor de piel más agresivo que se puede prevenir con revisiones periódicas de la piel y utilizando el fotoprotector todo el año.
Cada 23 de mayo, se celebra el Día Mundial contra el Melanoma, una jornada destinada a sensibilizar y promover acciones para combatir el que está considerado como el tipo de cáncer de piel más agresivo. Con su prevalencia en aumento a nivel mundial, los expertos recuerdan la importancia de comprender los factores de riesgo y tomar medidas preventivas. En este sentido, desde la Fundación Instituto Valenciano de Oncología (IVO), inciden en que la principal prevención depende en gran medida de las decisiones individuales que tomamos en nuestra vida cotidiana: “Desde la protección solar adecuada hasta la vigilancia activa de cambios en nuestra piel, cada uno de nosotros tiene la capacidad de influir en nuestro propio riesgo de desarrollar esta enfermedad”, explica el Dr. Eduardo Nagore, jefe clínico de Dermatología del IVO.
La importancia de la prevención y la concienciación para la detección temprana
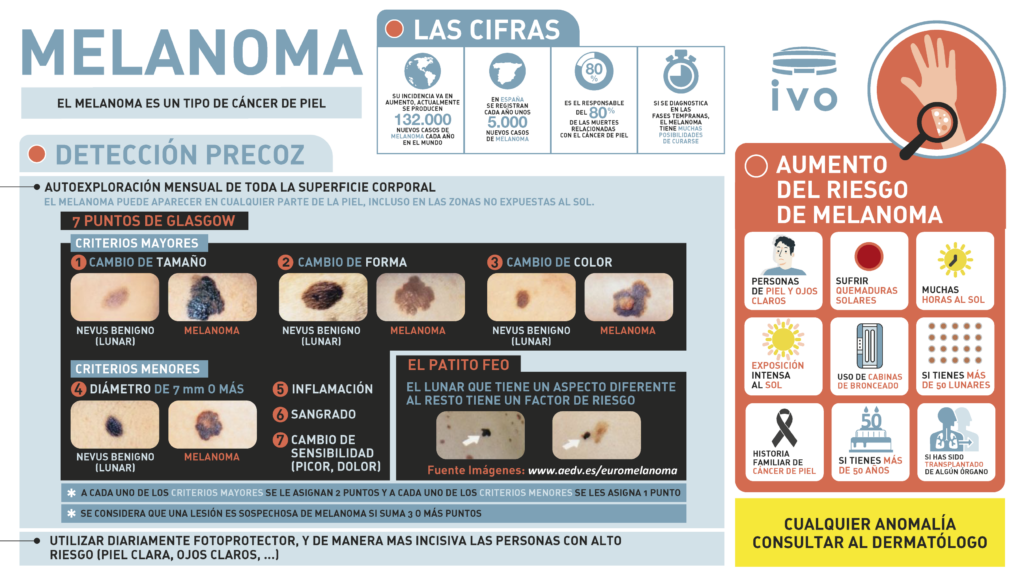
Según cifras de la Sociedad Española de Oncología Médica (SEOM), se estima que en 2024 en España se diagnostiquen cerca de 7.900 nuevos melanomas. De ellos, en torno al 53% afectaría a mujeres.
Pese a que la incidencia continúa aumentando «de forma lenta y progresiva», los expertos hablan también de que ya se perciben los resultados de las campañas de concienciación sobre los peligros del exceso de radiación ultravioleta, factor de riesgo principal para la mayoría de los melanomas. “Aunque vemos que ha calado en la sociedad la necesidad de protegerse del sol en verano, debemos de seguir insistiendo para extender esa protección al resto del año y en concreto a cualquier actividad que realicemos al aire libre”, asegura el jefe clínico de Dermatología del IVO.

¿Qué se entiende por exposición inadecuada a la radiación ultravioleta? Los expertos señalan aquella que da lugar a un exceso de daño en el ADN de las células. “Esto ocurre cuando se producen quemaduras, cuando hay un enrojecimiento de la piel. Sobre todo, cuando se acompaña de ampollas o de un dolor que dure al menos dos días”. Los expertos hablan también del daño que se produce en las células cuando se acumula una gran cantidad de exposición solar a lo largo de la vida, o cuando se usan cabinas de bronceado. Además, cabe recordar que “Pese a que cada una de estas formas de exposición se relaciona con diferentes tipos de melanoma, también existen melanomas que aparecen sin ningún tipo de relación con la exposición a la radiación ultravioleta”.
Revisiones periódicas, fotoprotector todo el año y alerta ante los cambios percibidos en la piel.
¿Y cómo debemos protegernos? Siguiendo las recomendaciones habituales, que el Dr. Nagore resume en “poner las medidas adecuadas para evitar la quemadura solar y el exceso de exposición a lo largo de la vida”: “Esto se consigue con sentido común utilizando, según el tipo de piel que tengamos y el momento del día y del año, filtros solares, ropa con capacidad de protección (camisetas, gorras, etc.)”. El Dr. Nagore recuerda además la importancia de evitar las horas de mayor intensidad solar, el uso de protección oral como complemento, buscar la sombra, aplicar filtros solares, “preferentemente de un factor de protección 50+ y siempre media hora antes de la exposición (tiempo que tarda el producto en ubicarse en la piel y ejercer su efecto) así como volver a aplicarlo cada 2 horas. “El ejercicio y el baño aceleran la pérdida de producto por lo que es recomendable aplicarlo de nuevo tras realizar estas actividades”, subraya el experto del IVO.
Como explica el Dr. Nagore, el signo de alarma más simple y útil es el hecho de encontrar una lesión en la piel diferente al resto, bien porque ha aparecido de nuevo, bien porque una antigua ha cambiado adquiriendo un aspecto diferente. “Este es el signo del patito feo, aunque no implica necesariamente que lo que se haya observado vaya a ser o no un melanoma, sino que es algo que requiere de una valoración por un dermatólogo. El índice de sospecha aumenta si, además, se percibe que está cambiando de forma o de color, si estos cambios confieren una asimetría a la lesión y se acompañan de molestias, como picor o dolor”.
Con el objetivo de cubrir la detección de un tipo de melanomas que crece rápidamente los expertos inciden en autoexplorarse la piel una vez al mes. “El modo debe ser sistemático, abarcando la totalidad de la superficie de la piel y haciendo hincapié en las zonas que no están accesibles a nuestra vista en condiciones normales, como son las plantas de los pies, las nalgas, la cara posterior de los muslos, la espalda o el cuero cabelludo”. Es especialmente útil el uso de espejos o fotografías que nos permitan observar cambios y recordar que “1 minuto al mes puede salvar nuestra vida”.
Perfiles de riesgo: con cabello rubio o pelirrojo que tienen ojos azules o verdes, o de piel muy blanca, que se queman o se llenan de pecas con facilidad, con muchos lunares.
Los expertos distinguen entre dos “grandes perfiles de riesgo” frente al melanoma: El primero, personas que, por motivos profesionales o de ocio, se ha expuesto mucho al sol a lo largo de su vida. “Suelen tener, además de melanoma, otros cánceres de piel, la piel muy dañada y es más frecuente en personas de más de 60 años, de piel clara con dificultad para broncearse, aunque no exclusivo de ellos”, explica el doctor Nagore. El segundo perfil es el de personas que tienen muchos lunares (nevus). “Estas personas tienen facilidad innata para que sus melanocitos se multipliquen por lo que necesitan de menos exposición al sol para que se desarrolle el melanoma. El melanoma suele presentarse en edades más tempranas que el perfil anterior, antes de los 50 años, y típicamente en el tronco”.
Existe además un factor genético, según afirma el doctor Nagore. “Hay genes que favorecen mucho el desarrollo de un melanoma y se heredan, justificando muchos de los casos en los que hay varios miembros de la familia con melanoma (melanoma familiar) o una misma persona padece más de un melanoma (melanoma múltiple). Además, hay otros genes que configuran las características de la persona. En concreto, algunos genes hacen que tengamos una piel con una peor respuesta a la exposición solar y que nos hace de piel clara, fototipos bajos, pelo claro (rubio o pelirrojo). Otros resultan en un aumento de la facilidad para que los melanocitos se multipliquen, y se expresan en la piel con un número elevado de lunares”.
Avances: la revolución de la inmunoterapia
Desde el IVO destacan el avance significativo que representa el tratamiento con inmunoterapia en el ámbito médico. «La inmunoterapia ha mostrado ser prometedora en el tratamiento del cáncer, y se están investigando constantemente nuevos fármacos y combinaciones para mejorar aún más sus resultados. Además, su aplicación en la neoadyuvancia, es decir, antes de la extirpación del tumor, está demostrando aumentar su eficacia de manera significativa», asegura la Dra. Mª José Juan, médica adjunta del Servicio de Oncología Médica del IVO.

La Dra. Juan destaca, además, que los fármacos dirigidos contra puntos de control inmunitario antiPD1 y combinaciones con antiCTLA4 favorecen la hiperestimulación del sistema inmune del paciente con la finalidad de que el organismo sea capaz de reconocer y luchar contras las células tumorales. “Actualmente ofrecemos al paciente tratamiento inmunoterápico tanto en el escenario adyuvante como en el metastásico, habiendo incrementado notablemente en este último escenario la media de supervivencia de los pacientes tratados, alcanzando casi supervivencias del 50% de ellos a los 6 años, cifras que con la quimioterapia tradicional resultaban inimaginables”.
Tratamiento
En función del estadio en el que se encuentre el melanoma, se opta por uno u otro tratamiento. En estadios I y II, generalmente se aborda con cirugía, campo en el que el IVO es pionero en la técnica de Mohs, que permite analizar el 100% de los márgenes quirúrgicos, preservando el máximo tejido sano posible, lo que es útil para algunos tipos de melanoma. En algunas ocasiones, el tratamiento quirúrgico se asocia con radioterapia como tratamiento adyuvante (tratamiento adicional que se administra después del tratamiento primario para disminuir el riesgo de recaída), como explica la Dra. María Luisa Chust, jefa clínica del Servicio de Oncología Radioterápica del IVO. Y explica cómo las nuevas tecnologías permiten administrar de forma precisa dosis mayores de radioterapia en pocas fracciones, lo que se conoce como radiocirugía o RT estereotáctica cerebral o corporal: «Estas técnicas además de conseguir un mayor control local, tienen efecto sinérgico con los tratamientos de inmunoterapia, de tal forma que podemos mejorar no solo la respuesta sobre el lugar dónde administramos la irradiación, sino también a nivel sistémico, potenciando la acción de la inmunoterapia”.

Biomarcadores moleculares y genómica en melanoma
Como explica la Dra. Zaida García, investigadora del laboratorio de biología molecular del IVO, el melanoma está considerado como uno de los tumores en los que más ha aportado el campo de la biología molecular para el conocimiento de las principales vías implicadas en su desarrollo, así como en la identificación de dianas moleculares para su tratamiento. “Empleamos las últimas tecnologías de secuenciación masiva en melanoma, así como en biopsia líquida, para aportar tanto en el diagnóstico, el pronóstico y el tratamiento de esta enfermedad”, subraya la facultativa, quien destaca además, la implicación del servicio en la identificación de mutaciones hereditarias en genes de predisposición a esta patología. “En paralelo, seguimos apostando por la investigación con múltiples proyectos en marcha, muchos de ellos en colaboración con los centros más punteros en melanoma a nivel internacional”.